Asi nikdo z nás nechce skončit v nemocnici, kde lékaři nemají s léčbou jeho choroby moc zkušeností nebo jsou výsledky prachmizerné. Bohužel však donedávna neznaly data dokládající úroveň kvality péče v jednotlivých nemocnicích ani zdravotní pojišťovny a ministerstvo zdravotnictví. To se ale nyní mění. Prvními vlaštovkami, u kterých jsme již v Česku začali měřit výkonové ukazatele, jsou cévní mozkové příhody a chirurgie. Do ruky tak dostáváme nástroj, díky němuž je možné začít kvalitu péče zlepšovat. Problematice se věnovala 12. výroční konference Spojené akreditační komise na téma Kvalita a bezpečí zdravotní péče: Týmová práce – prevence ve zdravotnictví, která se konala 13. září v Praze.
„Téma kvality je pro mě osobně od počátku mého mandátu jednou z priorit. Založili jsme pracovní skupinu pro kvalitu, kde jsme společně s odborníky definovali jasné ukazatele, které lze měřit v různých oblastech, například u cévních mozkových příhod nebo chirurgických oborů. Díky tomu jsme schopni srovnávat poskytovatele napříč a hlavně jsou data dostupná odborníkům pro zlepšení kvality péče,“ uvádí ministr Adam Vojtěch.
„Během covidu jsme nespali a skokově se posunuli do druhé etapy měření kvality, ve které jsou dnes vyspělé země. Už tak umíme měřit první výsledkové ukazatele. Pokud totiž chceme zlepšovat v našem zdravotnictví kvalitu, musíme ji umět dobře měřit, což znamená měřit výsledek,“ říká místopředseda Pracovní skupiny pro měření a srovnávání kvality zdravotních služeb Marian Rybář.
Dnes umíme měřit strukturální ukazatele (např. pracovní síly daného typu, počty výkonů) a procesní ukazatele (jak se naplňují doporučení, např. profylaktické podávání antibiotik), doposud jsme se ale neuměli příliš popasovat s ukazateli výsledkovými. Mezi ty patří například 30 či 60 denní mortalita pacientů po nějakém zákroku nebo procento komplikací. Nyní už na tomto poli máme první vlaštovky.
Cesta k nim ovšem nebyla jednoduchá. Když ministerstvo chtělo před třemi lety začít na problematice pracovat, ukázalo se, že podle zákona o zdravotních službách nemohou ministr ani zdravotní pojišťovny vidět výsledkové ukazatele až na úroveň konkrétního poskytovatele. Proto se ministerská pracovní skupina domluvila se zdravotními pojišťovnami, aby pověřily vytvořením výsledkových ukazatelů Kancelář zdravotního pojištění, která již problematiku řešila v roce 2012.
Dnes si tak každý může první výsledkové ukazatele (ovšem s anonymizací jednotlivých zařízení) prohlédnout na portálu https://puk.kzp.cz/. Zdravotnická zařízení se pak mohou registrovat, načež získají data, kde se na škále nachází jejich nemocnice (ostatní zůstanou anonymní) a mohou se srovnat i s republikovou referenční hodnotou. Díky tomu získají přehled o tom, v čem je třeba se zlepšit.
Pilotem jsou cévní mozkové příhody
Zatím se podařilo vytvořit výsledkové ukazatele u cévních mozkových příhod (30denní mortalita pacientů hospitalizovaných s ischemickou cévní mozkovou příhodou, míra centralizace pacientů s CMP, podíl hospitalizačních případů se systémovou trombolýzou a podíl hospitalizačních případů s užitím mechanické trombektomie). Dále je na portálu 90denní mortalita po resekci karcinomu rekta, po resekci karcinomu tlustého střeva a po resekčním výkonu na pankreatu, počet operačních výkonů na konečníku pro zhoubný novotvar rekta a anu, počet případů resekce jícnu, pankreatu, štítné žlázy, resekční výkony na prsu pro maligní onemocnění a také počty porodů.
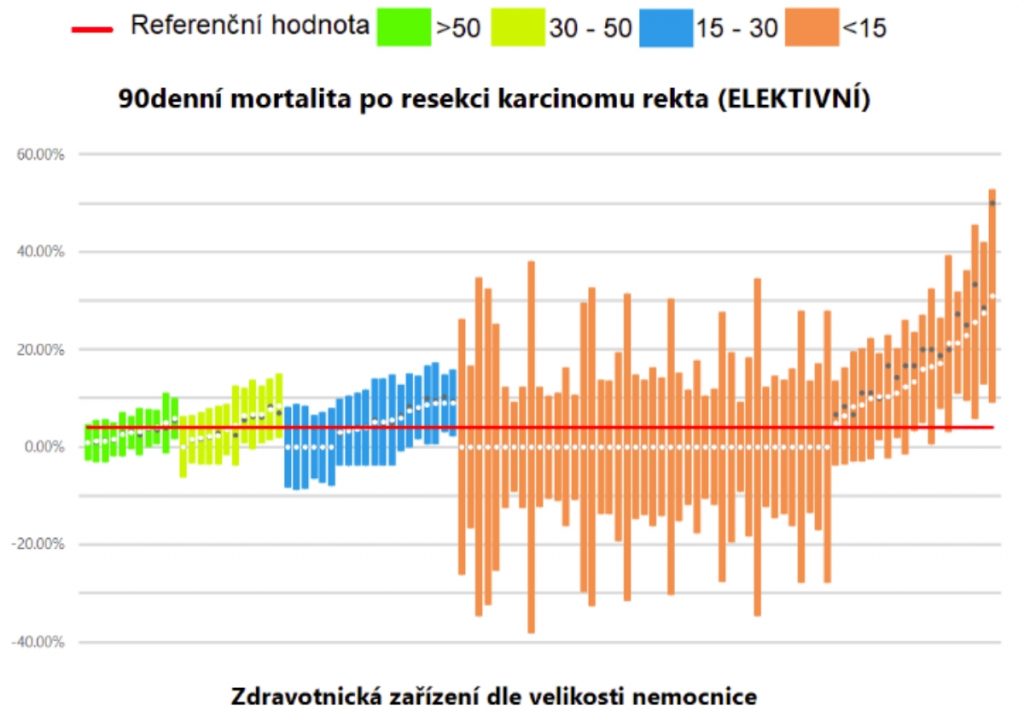
Výkonové ukazatele jsou doplněny semaforem, kdy zařízení s červenou barvou jsou statisticky horší, oranžová jsou na průměru a zelená mají statisticky lepší výsledky. Hodnocení funguje na principu standardizované mortality, ve které je zohledněn i věk pacientů a komorbidity. Poskytovatelé jsou srovnáváni podle typu, tedy např. komplexní centra, iktová centra, nemocnice s neurologickým oddělením a ty bez něj, přičemž je do grafu zanesena také republiková referenční hodnota (do 30 dnů zemře v ČR průměrně 12,5 procenta pacientů hospitalizovaných s CMP). Kvůli ochraně před chybou malých čísel jsou nemocnice zachyceny intervalem zohledňujícím statistickou nejistotu. Nemocnice mohou vidět i svůj trend v posledních třech letech, tedy jestli se zlepšovaly nebo ne. Další námět k zamyšlení nabízí srovnání po jednotlivých krajích, kdy je např. v 30 denní mortalitě lidí s CMS rozdíl mezi nejlepším a nejhorším krajem pět procent.
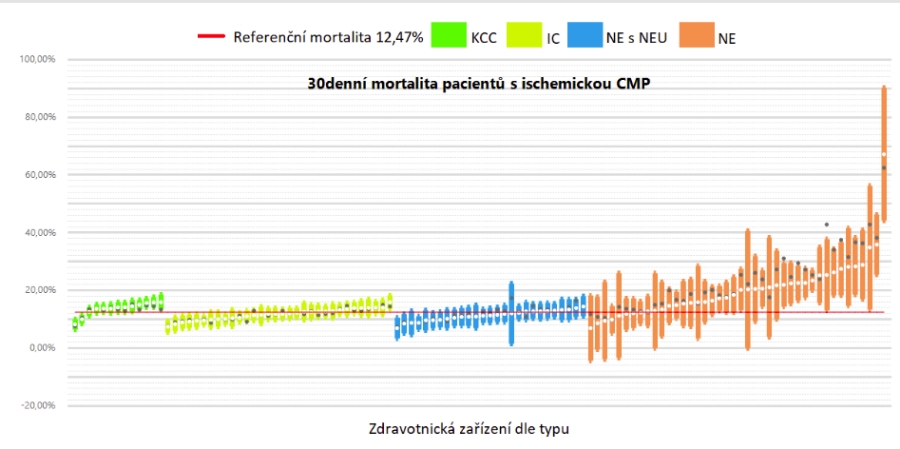
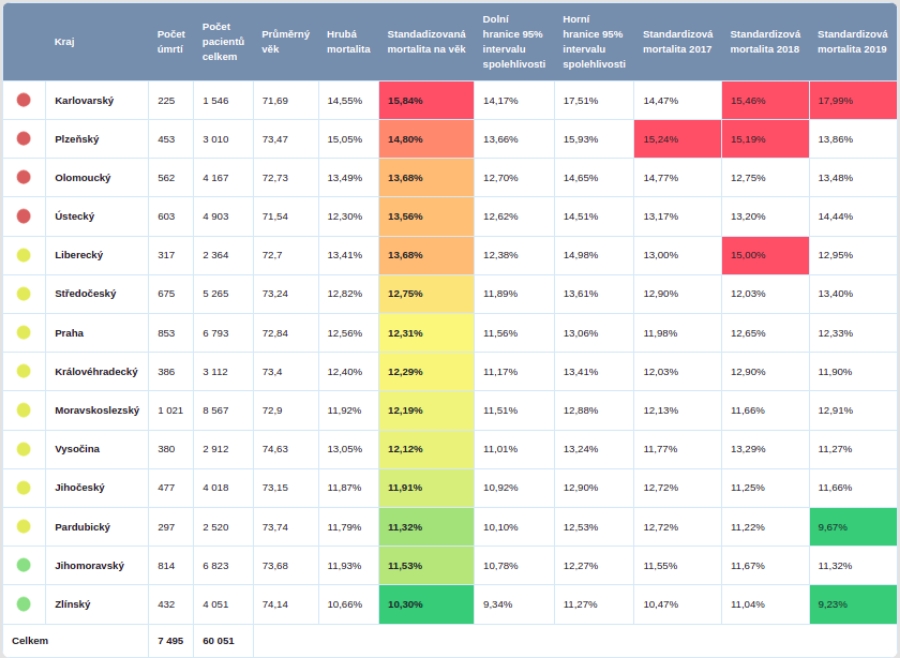 Zdroj: puk.kzp.cz
Zdroj: puk.kzp.cz
Kompletní data dnes mohou vidět vybraní lidé ze zdravotních pojišťoven a ministerstva, aby mohli přemýšlet nad tím, co zlepšovat. „U nejlepšího poskytovatele v kategorii komplexních center je mortalita 8,2, zatímco u dalšího 15,9. Etapa dvě u benchmarkingu by mohla spočívat v ptaní se, čím se tato centra liší a v čem jsou poskytovatelé jiní – většinou to má nějaké vysvětlení. Principem přitom nemá být kontrola, ale diskuze a povídání o tom, co udělat, aby se ti, kdo mají červené semafory, přiblížily oranžovým či zeleným. Tak to funguje ve všech zemích,“ vysvětluje Marian Rybář s tím, že schéma jsme převzali ze zahraničí (konkrétně z USA a Británie).
Například v anglické Národní zdravotní službě (NHS) používají tzv. smoke indicators. Horší hodnota podle nich ještě nutně nemusí znamenat problém, ten zde ale může doutnat, a proto si zařízení vyžaduje vyšší pozornost.
Měření výsledkových ukazatelů má už dnes své výsledky. Při zaměření se na pacienty s cévními mozkovými příhodami se totiž ukázalo, že někteří končí v nemocnicích, které vůbec nemají neurologické oddělení (během tří let šlo o tři tisíce pacientů). Šlo o pacienty, kteří sem byli odvezeni z hodiny na hodinu a komplexní centra je odmítla. Na základě toho vyšlo ve věstníku, že tito pacienti se musí léčit na neurologiích.
Ambicí tak nyní je, aby se díky výkonovým ukazatelům začala zlepšovat kvalita péče. „Systém měření kvality se nám podařilo dostat do srpnového věstníku ministerstva zdravotnictví. Jde o pilotní systém u cévních mozkových příhod, který by do budoucna mohl sloužit jako motivace i pro akreditační komise. 45 center musí sledovat svou kvalitu a data jednou ročně předávat ministerstvu a zdravotním pojišťovnám. Je tu komise, která je v případě nesplnění parametrů požádá o vlastní sebeevaluaci a případně jim navrhne, co zlepšit. Jsou tu tři úrovně, z nichž poslední může teoreticky směřovat až k odebrání akreditace. Všichni se ale shodujeme, že je na místě přátelská kontrola, kde se na to podíváme a zamyslíme se nad tím,“ poukazuje Marian Rybář. Podle něj bychom teď určitě neměli na základě těchto dat přistupovat k malifikaci či bonifikaci jednotlivých zařízení, protože by pak hrozilo, že data začnou být zkreslená. Podobně bychom měli být opatrní i s tím, kdo bude mít k neanonymizovaným datům přístup.
Více výkonů, více kvality
Další oblastí, na kterou se ukazatele zaměřují, je chirurgie. „Začali jsme takovými ukazateli, kde je ze světa známa korelace kvality s kvantitou. V chirurgii jsou určité výkony, kde je na základě zahraničních rešerší známo, že pokud je děláte často, děláte to také obvykle lépe. Nejde jen o to, že to dělá superchirurg, ale velmi důležité je i to, jak nemocnice zvládá pooperační komplikace. To bývá problém v malých nemocnicích a odpovídá to zvýšené mortalitě,“ popisuje Rybář.
Například u resekcí pankreatu je světově uznávaný práh, pod který by se zákrok neměl dělat, 17 operací za rok. Na českých datech se přitom ukázalo, že v malých nemocnicích, kde tohoto prahu obvykle nedosáhnou, zemře do 90 dní od zákroku 10 až 12 procent pacientů, zatímco ve velkých zařízeních je to mezi sedmi až osmi procenty.
„Podle odborníků, s nimiž spolupracujeme, nejde jen o mortalitu do 90 dní. V malých nemocnicích se častěji přistupuje k paliativním zákrokům, i když by to šlo řešit radikálně a pacient by měl šanci na další život. Proto nyní jednáme v rámci ministerstva a zdravotních pojišťoven ohledně stanovení minimálního počtu výkonů,“ vysvětluje Marian Rybář.
Dalším výstupem, který výkonové ukazatele mohou poskytnout, je doporučení odborné společnosti. Ukazuje se totiž, že u některých výkonů mají laparoskopicky prováděné zákroky podstatně lepší výsledky.
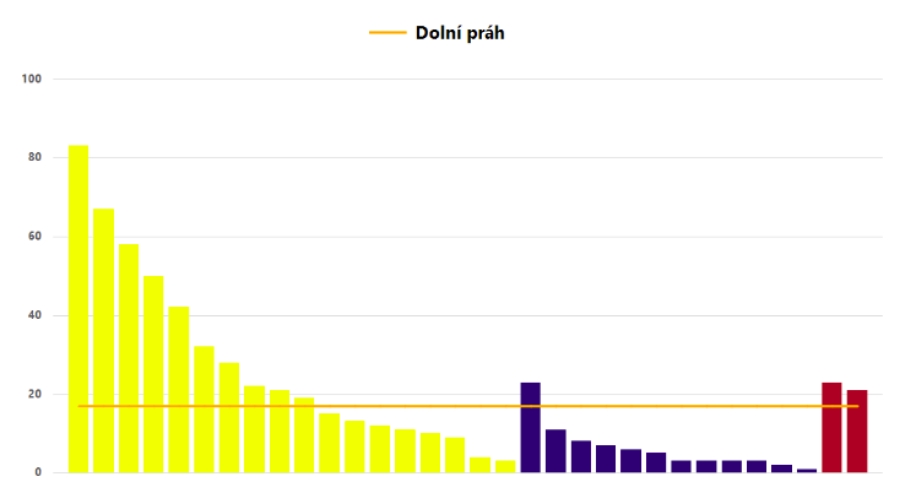 Počty resekcí pankreatu v jednotlivých zařízeních. Světově uznávaný práh, pod který by se výkon neměl dělat, je 17 výkonů ročně (oranžová čára).
Počty resekcí pankreatu v jednotlivých zařízeních. Světově uznávaný práh, pod který by se výkon neměl dělat, je 17 výkonů ročně (oranžová čára).
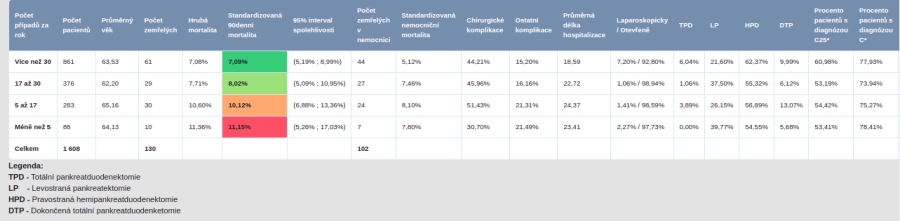 Zdroj: puk.kzp.cz
Zdroj: puk.kzp.cz
Informace získané díky výkonovým ukazatelům v oblasti chirurgie přitom mohou být pro samotné nemocnice velkým překvapením. I při srovnání velkých zařízení totiž vidíme, že zatímco v jedné je 90 denní mortalita po zákroku deset procent, v druhé je 3,5 procenta. Protože ale během čtvrtroku po zákroku pacient z nemocnice odejde, zařízení ani nemusí vědět, že zemřel.
Měření kvality péče výkonovými ukazateli ale není jedinou aktivitou, kterou nyní ministerstvo cílí na zlepšení kvality. Úřad se také snaží zapracovat na kvalitní péči zpracováváním klinických doporučených postupů tak, aby se standardizovaly léčebné postupy u různých diagnóz. „Projekt úspěšně běží a doufám, že se doporučené postupy dostanou do praxe,“ doplňuje ministr Vojtěch.
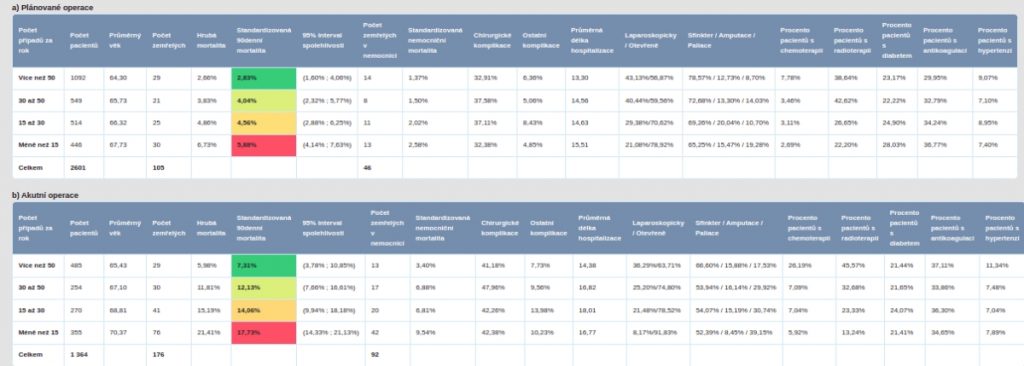 Zdroj: puk.kzp.cz
Zdroj: puk.kzp.cz
Kvalita je ale i o spokojenosti pacientů. Proto ministerstvo připravuje projekt, který má spokojenost mapovat. Prostřednictvím dotazníků se tak v nemocnicích budou moci pacienti vyjádřit, jak byli s péčí spokojeni. Díky tomu zařízení získají zpětnou vazbu a náměty, jak služby pro pacienty zlepšovat. Letos by na projektu mělo participovat zhruba 15 velkých nemocnic a další se mohou připojit.
Michaela Koubová
Příspěvek Měření kvality péče v Česku již není jen teoretickou diskuzí. Vlaštovkami jsou léčba mrtvic a chirurgie pochází z Zdravotnický deník
